晋连超医生的科普号
- 精选 哪些前列腺癌患者适合做内分泌治疗?
前列腺癌是男性最常见的恶性肿瘤之一,多数情况下是在雄激素的刺激下缓慢生长,若体内的雄激素大幅度下降,肿瘤就会萎缩。通过手术切除睾丸或药物注射,可以抑制患者的雄激素水平,达到阻止肿瘤发展的目的,这种方式被称为内分泌治疗。内分泌治疗在前列腺癌根治手术后进行,可以预防疾病再发。但不是手术后尽快做,而是要定期检测PSA,等PSA上升到一定程度后再开始治疗——前列腺癌根治术后,PSA要一个月一查,多数情况下,第一个月是低于0.2的,如果没有降到0.2以下,还可以再等一个月,接下来的两个月若持续下降,降到0.2以下,那么患者就可以放心了,之后每三个月一查即可;但如果后续检查发现PSA上升,大于0.2,称为生化复发,就要考虑做内分泌治疗。如果不做根治性手术,前列腺癌还可以做放射治疗,又叫根治性放疗,也能起到抑制肿瘤发展的目的。放疗患者的PSA检测值,相对手术患者,要求会松一些,可以大于1的时候再进行内分泌治疗;内分泌治疗时,放疗也不要停,两种方式综合治疗可以起到更好的抑制效果。如果前列腺癌恶性程度较高或发生骨转移,手术和放疗不能解决问题,就要采用内分泌治疗,阻止肿瘤发展。当然,内分泌治疗不是非要等到前列腺癌手术、放疗失败后才使用,也可以在疾病早中期开始。比如患有心脑血管病或其他严重疾病,程度比前列腺癌更加危险,导致预期寿命不长,或者患者由于某些原因难以接受或不能接受手术,为了更好的生活质量,也适用内分泌治疗。有说法提出,可以在前列腺癌手术前三个月做内分泌治疗,即新辅助治疗,使肿瘤变小,边缘清晰,让手术更加顺利。但从实际操作的角度来讲,内分泌治疗会使组织粘连加重,反而增大手术的难度。根据外国文献报道也可以证明,新辅助治疗并不能降低手术难度,推迟肿瘤复发时间的效果也不明显。因此,我不建议在前列腺癌手术前做内分泌治疗。此外,不是所有的前列腺癌都能用内分泌治疗。比如恶性程度较高的前列腺肉瘤,患病后PSA并不高,因为这种肉瘤不依赖雄激素生长,所以控制雄激素不能抑制其发展,也就不能用内分泌治疗。注:本文中PSA单位均为ng/ml本文系好大夫在线www.haodf.com原创作品,未经授权不得转载。
叶剑飞 副主任医师 北医三院 泌尿外科2.7万人已读 - 精选 肾癌做了手术能活多久?
尽管医学科学发展到今天,肾癌的治疗效果有了很大的提高,但能治愈的手段唯有手术切除或其它外科方法将肿瘤消灭。外科手段能不能治愈肾癌,主要决定于肾癌的分期(早晚程度)、恶性程度(肿瘤细胞的分化情况,是否含
周芳坚 主任医师 中山大学肿瘤防治中心 泌尿外科15.2万人已读 - 精选 膀胱全切术后尿流改道现状
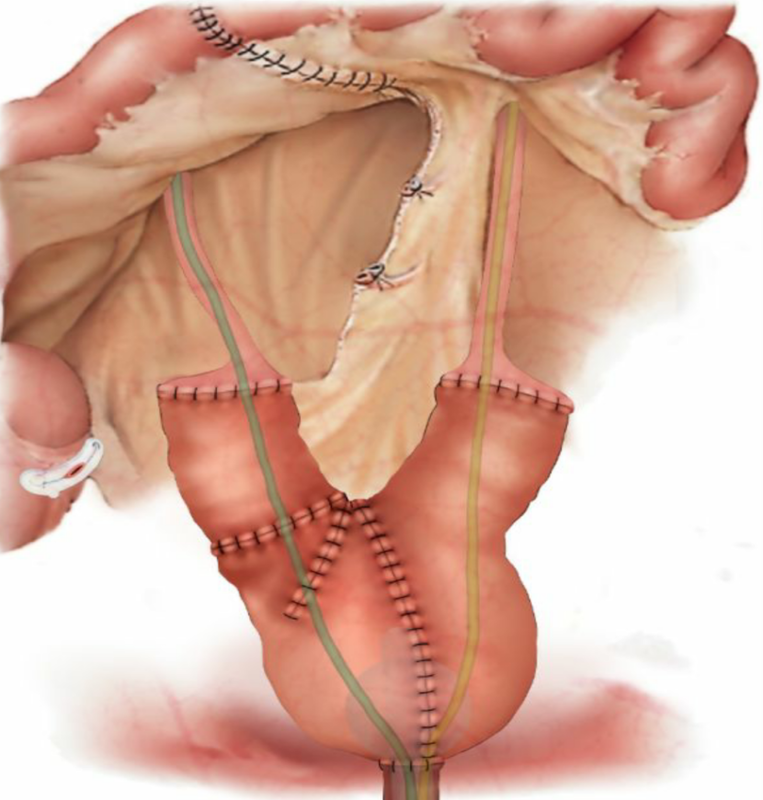
膀胱全切术后需行尿流改道术,主要分为可控与不可控两大类。不可控尿流改道包括输尿管皮肤造口或更常用的回肠膀胱术。手术方式简单、安全、有效,但是输尿管开口易狭窄,需腹壁造口、终身佩戴集尿袋,生活质量较差,审美要求高的患者不容易接受。但这种术式对老年和身体虚弱的病人是一种较理想的选择。可控尿流改道主要包括异位可控尿流改道和原位新膀胱术。异位可控尿流改道主要包括可控储尿囊和利用肛门控制尿液术式,前者适于男女患者,不需配带集尿器,可自行插尿管导尿,患者生活质量较高,缺点是有腹壁造口。利用肛门控制尿液术式主要包括尿粪合流术和尿粪分流术,但容易出现输尿管末端吻合口狭窄、逆行感染、肾功能受损等缺点,患者肛门括约肌功能还必需良好。原位新膀胱主要包括回肠原位新膀胱术、乙状结肠原位新膀胱术、胃原位新膀胱等。一些学者认为原位回肠新膀胱对系膜缘的内翻缝合方式,明显抵消了肠道肌肉的自主收缩,使得新膀胱顺应性提高、压力降低从而确保容量,可达到较好的控尿率;因为回肠的系膜相对较长,亦使新膀胱和近端尿道之间易于实现无张力或低张力吻合,粘膜萎缩使尿液成分重吸收减少,手术操作不甚复杂,比利用其他肠道行原位新膀胱术更为优越。乙状结肠原位新膀胱易形成憩室和有癌变的危险,因此不适合作为长期的尿流改道,非必要时不应使用。胃原位新膀胱仅见个案报道和小样本病例报道,远期疗效需要进一步观察,一般主张在肠道严重缺损、骨盆接受过放疗或其他疾病无法利用肠道时可选用。Schrier等比较了回肠和乙状结肠原位新膀胱术尿动力学参数,证实了应用回肠尿动指标更理想,包括大容量、低膀胱内压及更好的顺应性。原位回肠新膀胱克服了回肠膀胱术、可控性膀胱的缺点,无需尿、粪改道,术后无需佩戴粪袋或者尿袋,改善了病人的生活质量,病人依从性高,受到了越来越多中心的青睐。 顺蠕动双输入袢原位新膀胱示意图
 晋连超 主任医师 北京老年医院 泌尿外科1426人已读
晋连超 主任医师 北京老年医院 泌尿外科1426人已读 - 精选 泌尿系结石的微创手术治疗
对于输尿管有明显狭窄或结石有明显息肉包裹的患者,体外冲击波碎石治疗无效,亦或者结石较大伴急性发病疼痛明显者,则需要行微创手术治疗解决(输尿管镜和肾镜)。 输尿管镜碎石术,在麻醉情况下,可以将纤细的输尿管镜通过尿道、膀胱,进入输尿管内将结石击碎后排出。由于是经自然腔道内手术,术后无疤痕,恢复快,安全有效。输尿管软镜技术是治疗上尿路结石的一种重要术式。它本身可在肾内拐弯,利用人体自然腔道,更加微创,可同时处理输尿管上段和肾内结石,目前是2厘米以下肾结石的主要处理方法,但也有许多2厘米以上结石通过输尿管软镜碎石成功的病例,尤其对于一些特殊病例,如孤立肾,马蹄肾,出血倾向,脊柱畸形,肾功能不全,稀有血型的结石患者,输尿管软镜有着独特的优势。 对于比较大的肾结石、输尿管上段结石,需行经皮肾镜手术治疗。在麻醉下建立一条从皮肤到肾脏的通道,在通道内置入经皮肾镜,在监视器下找到结石,同样利用碎石能源系统击碎结石并冲出至体外。相对传统开放性手术,该手术切口小,切口只有钥匙孔粗细,术后恢复快,临床效果确切。
 晋连超 主任医师 北京老年医院 泌尿外科899人已读
晋连超 主任医师 北京老年医院 泌尿外科899人已读 - 精选 得了泌尿系结石怎么办?
得了结石不要怕,及时就诊是关键,不要让石头毁了你的肾。一般说来,泌尿外科医生会根据结石所在部位、大小、数量、梗阻和感染情况,采取不同的治疗措施,选择最佳的治疗方案。泌尿系结石的治疗包括药物治疗、体外冲击波碎石、体内微创碎石手术和开放手术治疗。目前药物治疗主要用于少数较小的尿路结石、碎石后辅助排石和缓解症状。微创手术碎石占手术治疗的95%以上,传统开放手术对人体的创伤大,恢复慢,目前仅在微创手术无法处理的情况下作为迫不得已的选择。 所以说,一旦确诊,应及时到医院治疗,并定期进行复诊,确保结石是否完全排出及有无并发症的发生。
 晋连超 主任医师 北京老年医院 泌尿外科741人已读
晋连超 主任医师 北京老年医院 泌尿外科741人已读 - 医学科普 肾癌的腹腔镜手术治疗
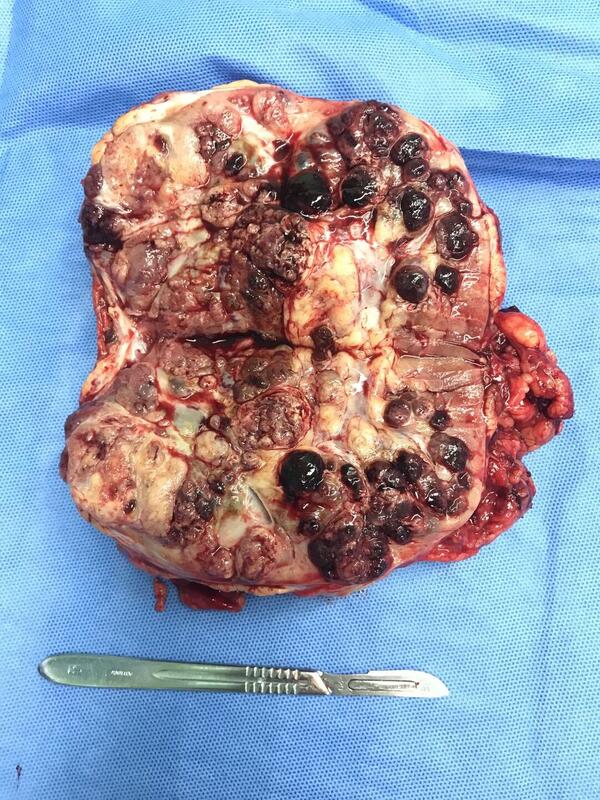
肾癌是起源于肾小管细胞的恶性肿瘤,占肾肿瘤的 80%-90%。肾癌对化疗和放疗治疗效果较差,免疫治疗疗效有限,多用于辅助治疗。根治性肾切除术是目前公认的最有效的治疗方法,1991年Clayman等报道首例经腹入路腹腔镜肾切除术,1992年Gaur等成功地完成首例后腹腔镜肾根治性切除术。 【手术适应证】 肾癌根治术适应症首先为局限性肾癌,即通常所说的早期肾癌;其次由于中期肿瘤相对侵犯邻近器官,如果无远处转移,肿瘤可以基本彻底清除。 【手术禁忌证】 1.肾癌伴肾静脉或腔静脉癌栓为相对禁忌证,对此种情况应慎重。 2.肾周有粘连、同侧有手术史、腹腔内大手术史为相对禁忌证。 3.肿瘤突破肾周筋膜,侵犯邻近器官。 4.患者伴严重的心、脑、肺、肝等疾患,无法耐受手术及全身麻醉者。 【术前准备】 1.实验室检查 (1)完善血常规、尿常规、肝肾功能、凝血功能及传染病筛查。 (2)有骨痛症状者,检查血碱性磷酸酶和血钙水平。 2.胸部 X 线片、心电图、超声心动图评估心肺功能。 3.影像学检查 (1)泌尿系统 CT 平扫 + 增强 + 肾血管三维重建了解肿瘤的大小、位置、肾血管的情况,CT怀疑有肾静脉或下腔静脉癌栓者可进一步做 MRI。 (2)肾动态显像,评估对侧肾功能。 (3)伴骨痛者行全身骨扫描检查。 (4)备血 400 - 800ml。 (6)留置尿管。 【手术器械】 常规腹腔镜及气腹相关器械,吸引器、剪刀、弯钳、直角钳、Hem-o-lok 血管夹、双极电凝钳,手控器械及能量发生装置(如超声刀,LigaSure,Vessel Sealing System等)复杂肾血管可用血管切割闭合器。 【术后处理】 1.48 小时内预防性应用抗生素。 2.术后根据肠功能恢复情况恢复饮食。 3.术后第 2 天可拔除尿管,下地活动。 4.术后鼓励患者排痰,必要时给予雾化吸入,防止肺部感染。 5.腹膜后引流液少于 20ml,经腹腔途径引流液少于 50ml,可拔除引流管。 【术后并发症及处理】 1.继发性出血 如果术后引流液量增多,且颜色鲜红,可给予止血药物、输血治疗,若出血凶猛,应及时手术探查。 2.脏器损伤 右侧引流管引流大量液体,实验室检查血、尿淀粉酶升高时,应考虑术中胰腺损伤,要严格禁食,留置鼻胃管减压,给予静脉高营养,静脉滴注生长抑素等。 3.气胸 术中未注意,术后发现气胸者,根据情况行胸腔穿刺抽气或胸腔闭式引流。 4.皮下气肿 若术中气腹压力过高,CO2 气体循筋膜间隙扩散,引起皮下气肿,重者可达颈面部皮下,可触及捻发音,一般术后自行吸收。 腹腔镜肾癌根治术后切除标本
 晋连超 主任医师 北京老年医院 泌尿外科957人已读
晋连超 主任医师 北京老年医院 泌尿外科957人已读 - 医学科普 膀胱癌的症状和治疗
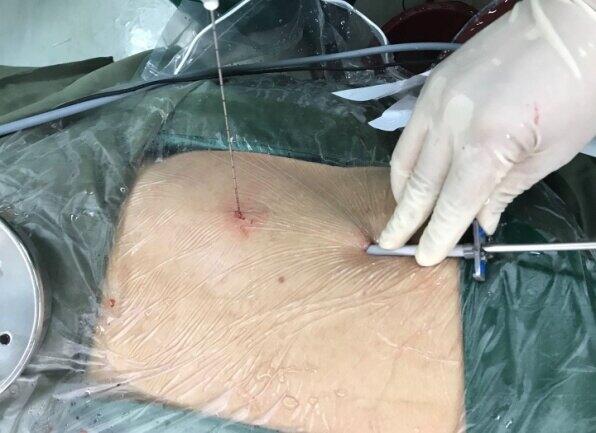
膀胱癌早期常无症状,40岁以上出现无痛性全程肉眼血尿,应考虑到泌尿系肿瘤的可能性,最终依靠膀胱镜检查结合组织活检进行确诊。膀胱癌也因反复血尿、尿潴留、尿中腐肉、贫血、肾积水、耻骨上包块就诊,病人往往是浸润性膀胱癌晚期,预后不良。随着超声、CT等影像学技术的提高以及人民体检意识的增强,越来越多的膀胱肿瘤被发现。根据最新膀胱癌TNM分期,T1期肿瘤侵及上皮下结缔组织,T2期肿瘤侵及肌层。临床上习惯把原位癌(Tis)、非浸润性乳头状癌(Ta)及T1期肿瘤成为表浅型非肌层浸润性膀胱癌,对于表浅型膀胱癌,尤其是低分级肿瘤,临床上常常采用保留膀胱的经尿道膀胱肿瘤电切术,具有创伤小、恢复快优点,术后结合膀胱灌注化疗,治疗效果和预后均比较满意。但膀胱肿瘤具有多中心、易复发特点,Ta期患者约5%可发展为浸润性癌,T1期患者3年的复发率约为80%,进一步发展为肌层浸润性膀胱癌的几率高达50%。一般来说,对于肌层浸润性膀胱癌,大概会有30%左右的患者已出现淋巴结转移,这种情况下无论是侵犯到浅肌层还是深肌层,根治性膀胱切除术是治疗的标准手段,已取得广泛的应用和良好的临床效果。1992年parra等首次描述了一例女性患者腹腔镜膀胱切除病例,与开放手术相比,腹腔镜膀胱根治性切除创伤小,能够更精准的处理盆底深处、前列腺尖部等重要解剖结构,具有出血少、减轻疼痛、肠蠕动恢复快等优点,近年来得到了较为广泛的应用。我们在国内外研究的基础上,结合自身临床实践将手术步骤进行程序化设计,实行程序化腹腔镜下根治性膀胱切除术,有效的缩短了手术时间,减少了并发症的发生,促进了腹腔镜膀胱根治性切除术的发展。 手术Trocar位置,采用腹腔镜微创手术,减少患者创伤。
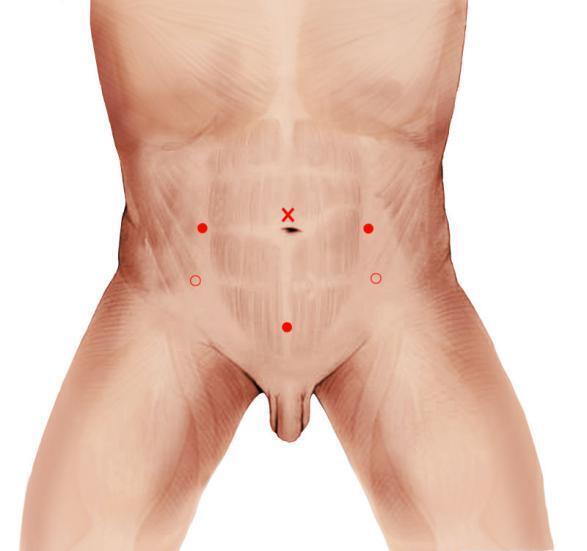 晋连超 主任医师 北京老年医院 泌尿外科1485人已读
晋连超 主任医师 北京老年医院 泌尿外科1485人已读 - 医学科普 泌尿系结石能引起肿瘤吗?结石治疗后容易复发吗,怎样预防?
结石的长期刺激可诱发肿瘤,多为恶性程度很高的鳞癌,有时结石手术过程中也会发现肿瘤,可以及时治疗。 结石治愈后容易复发,5年复发率约1/3,所以尿石症的防治工作非常重要。结石成分分析的结果,就是结石的病理检查结果,对预防结石复发至关重要,可对结石病患者制定个体化生活习惯和饮食结构方面的指导,调整我们的饮食结构(什么东西可以吃、什么东西尽量不要吃或者少吃)从而达到预防和减少结石复发的目的。
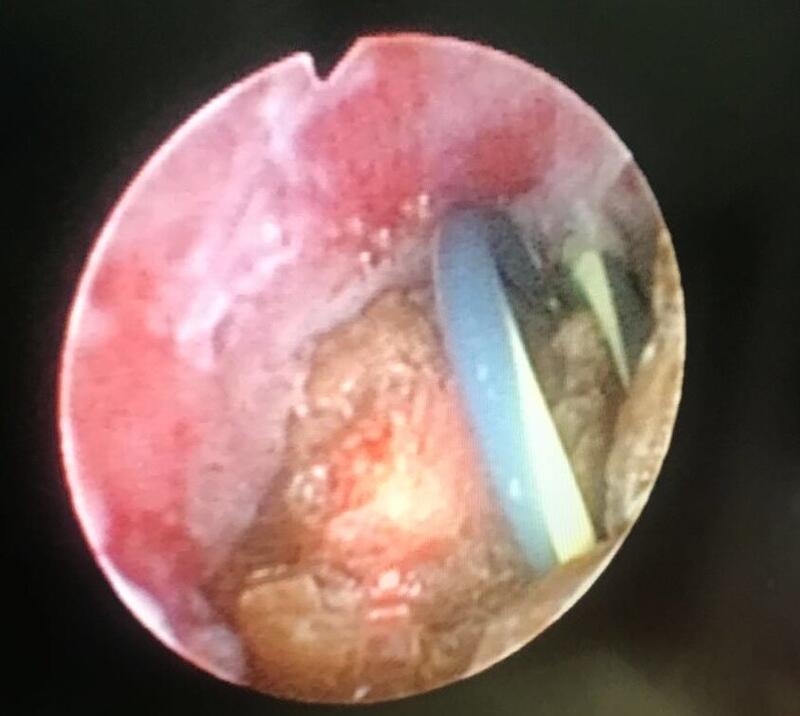 晋连超 主任医师 北京老年医院 泌尿外科624人已读
晋连超 主任医师 北京老年医院 泌尿外科624人已读 - 医学科普 双侧上尿路结石的治疗
上尿路结石是指发生于肾输尿管的结石,双侧上尿路同时存在结石约占结石病人的15%,为了患者安全,传统的治疗方法一般是对两侧结石进行分期手术治疗。随着体外碎石、腔内碎石设备的更新与泌尿外科微创技术的进步,
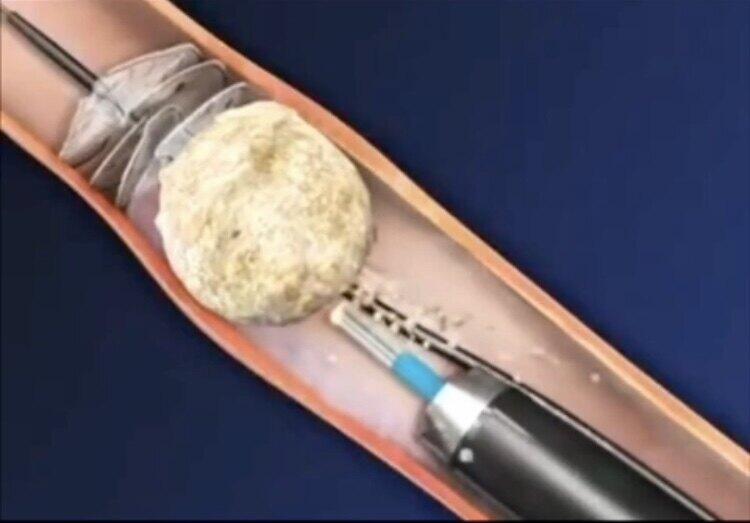 晋连超 主任医师 北京老年医院 泌尿外科715人已读
晋连超 主任医师 北京老年医院 泌尿外科715人已读





